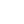5月号

みんなの医療社会学 第四十回
あなたの街のあなたの医療 地域医療に医師会はどう関わるか
─日本の医療の素晴らしい点の一つに、誰もがどこでも等しく医療が受けられる国民皆保険制度が挙げられます。しかし最近、それが今の形での存続が危ういと聞きますが、本当ですか。
松井 医療は、医療費を誰がどれだけ負担するかという医療保険制度と、どのような医療を提供するかという医療提供体制の2つから成り立っていますが、今やそのどちらも危機に立たされていると言えるでしょう。そこで昨年、社会保障制度改革国民会議が開かれましたが、それについては本誌4月号で西庵先生が説明されています。その国民会議の報告書には「日本の皆保険制度の良さを変えずに守り通すためには、医療そのものが変わらなくてはならない」と記されています。「医療そのものが変わる」ということにはさまざまな意味が含まれています。医療技術の向上はもちろん大前提ですが、いかに適切なタイミングで医療を提供できるか、いかに負担を平等に分かち合うことができるかということも重要です。
─「いかに適切なタイミングで医療を提供できるか」について、具体的に教えてください。
松井 例えば、ある人が急に呂律が回らなくなったとしたら、いかに早く脳血管治療をおこなっている医療機関に搬送するかということが決め手になります。また、その人が急性期の治療を終えて社会復帰するためには、適切な時期に回復期の病院に転院することが望ましいのです。このようなことが可能になるためには、救急体制、病院の機能分化、医療機関の連携など、地域医療の仕組みがきちんとできていなくてはなりません。救急・小児・周産期医療などにおける地域医療の問題を解決するために、平成21年度から地域医療再生計画が実施されてきました。しかし、計画の5か年を過ぎた現在でも、目標に達しているとは言えません。
─では、その地域医療の問題を解決するためには、今後どのようなことが必要でしょうか。
松井 医療機関の連携という観点から言えば、病院どうしの連携である病病連携、病院と診療所の連携である病診連携、そして診療所どうしの連携である診診連携がうまく咬み合うことが重要です。病病連携については国が推し進める病院の機能分化がキーポイントとなるでしょう。病診連携については病院や医師会が中心になり、現在意欲的に取り組まれています。ただ、かかりつけ医からの紹介状がないと大病院での自己負担が課されるとなると、いくら病院の疲弊を防ぐという名目であっても医療が硬直化する可能性があります。診診連携については、いくつかの地域では顔の見える連携として古くからおこなわれており、最近では24時間の在宅医療を実現するためにいくつかの診療所が連携をおこなっています。しかし、これからの地域医療を考えると診診連携はもっと機能的になる必要があるでしょう。
─社会保障制度改革国民会議では地域医療における高齢者への対応として、地域包括ケアシステムが推し進められていますが、これはどのようなものですか。
松井 まさにそれが今後の地域医療のひとつの鍵とも言えます。地域包括ケアシステムでは、重度の要介護状態となっても、住み慣れた地域で自分らしい暮らしを人生の最期まで続けることができるよう、医療機関・介護施設・行政・地域団体などがネットワークを構築し、住まい・医療・介護・予防・生活支援を一体的に提供します。ここでいう地域とは、国の想定で言えば中学校区に相当するものです。一方でその狭い範囲で完結するような医療システムはありませんし、逆に一つの医療機関が一つの包括ケアシステムだけに関わるということはあり得ません。そこで、その地域にある診療所がうまく連携をとる、すなわち診診連携が重要な働きを担うというわけです。そしてその診診連携の中に中核病院を連携させることが重要になってくるでしょう。診療所の医師は、かつて専門性を持って活躍していた医師ばかりですので、再度その専門性を活かし、それらを連携することで隠れた医療資源を有効に活用できると思います。もちろん、ばらばらな専門家をまとめるにはコーディネーターが必要です。そこで、各地区の医師会がコーディネーターとして中心的な役割を果たすことが重要になるでしょう。

松井 誠一郎 先生
兵庫県医師会医政研究委員
瀬川外科院長