8月号

みんなの医療社会学 第二十回
チーム医療と役割分担~特に看護師について
─チーム医療とは何ですか。
山根 近年、質の高い安心・安全な医療を求める患者さんやその家族が多くなっている一方で、医療は高度化・複雑化が進み、医療現場における疲弊が指摘されています。このような状況を改善する取り組みのひとつとして注目されているのがチーム医療です。チーム医療では医師の確認・指示・管理のもと、看護師、薬剤師、放射線技師や理学療法士などの各種技師、助産師、事務職員など、専門の知識や技術を持った多種多様な医療スタッフがひとつのチームとなって、目的や情報を共有しながら業務を分担し、連携や補完し合うことで患者さんの状況に応じて的確な対応をおこないます。国もチーム医療を奨励し、平成19年には医師及び医療関係職との間での役割分担について通知がなされ、これにより診断書や処方せん、主治医意見書などの書類作成は医師が最終的に確認して署名することが認められ、看護師・助産師も積極的に活用されるようになり、看護師も医師の指示のもとで薬剤投与の調節や静脈注射などの行為が可能となりました。その後も平成21年にはチーム医療の推進に関する検討会、その翌年にはチーム医療推進会議、昨年はチーム医療推進事業を立ち上げ、チーム医療を積極的に推進しています。
─チーム医療のメリットと課題について教えてください。
山根 平成22年3月の厚労省の報告会では、効果として医療・生活の向上、医療従事者の負担軽減、医療安全の向上が挙げられています。一方でチーム医療をより推進するためには、チームとして目的と情報を共有し、医療スタッフが医師による包括的指示を活用しつつ、各医療スタッフの専門性の向上、役割の拡大、スタッフ間の連携や補完の推進、自発的に判断できる機会の拡大、実施可能な行為の拡大が課題として挙げられました。
─チーム医療が推進されると、看護師の役割も重要になってくるのではないでしょうか。
山根 その通りです。看護師については特にその重要性が指摘され、役割拡大の必要性やそのための環境整備が議論されるようになりました。看護師が自発的に判断できる機会の拡大や、実施可能な行為の拡大を進めるにあたり、専門的な臨床能力を有する看護師、いわゆる特定看護師が幅広い医療行為をおこなうことができるような新たな枠組みも検討されはじめました。特定看護師には患者の重症度評価、各種検査の実施時期の判断、超音波検査等の実施、薬剤の選択や使用などの行為を認めるようなことが検討されています。ただし、当面は現行の法制度のもとで試行し、その結果を検証して法制化を検討するという状況です。ちなみにアメリカでは医療行為が可能な医療専門資格であるナースプラクティショナー(NP)やフィジシャンアシスタント(PA)などがありますが、そのような資格の導入については慎重なようです。
─現在の看護師における専門性について教えてください。
山根 日本看護協会では、平成8年より、看護資格認定をおこなっています。専門看護師、認定看護師、認定看護管理者の3つの資格がありますが、平成18年度現在で看護師・准看護師合わせて約119万人のうち資格認定を受けているのは8886人と1%足らずです。一方では大学における看護師養成の急増や、看護系大学院整備拡大により、一定の分野に関する専門的能力を有する看護師が育成されつつあります。また、平成22年からは特定看護師養成のモデル事業もおこなわれています。
─特定看護師制度の導入にはどのような問題がありますか。
山根 一番問題なのは、医療行為における責任の所在が不明確なことです。さらに、特定看護師のみしかできない医療行為を明確にすれば、現行の看護師が実施している行為ができなくなることで医療現場が混乱する危険性もあります。また、すでに認定がおこなわれている専門看護師などとの区別も不明瞭です。ですので、現在の看護師資格の範囲中での業務の見直しをおこなうことが現実的で的確な対応でしょう。また、チーム医療自体がさまざまな専門職種で構成しますので、他の職種の視点も踏まえながら検討することも大切です。チーム医療の推進は今後とも必要なことですが、看護師の役割分担については現在の業務の範囲内で可能な医療行為を明確にすることにより医療の効率化や高度化に対応し、患者さんやその家族にとって安心安全な医療を提供することが十分可能だと思います。
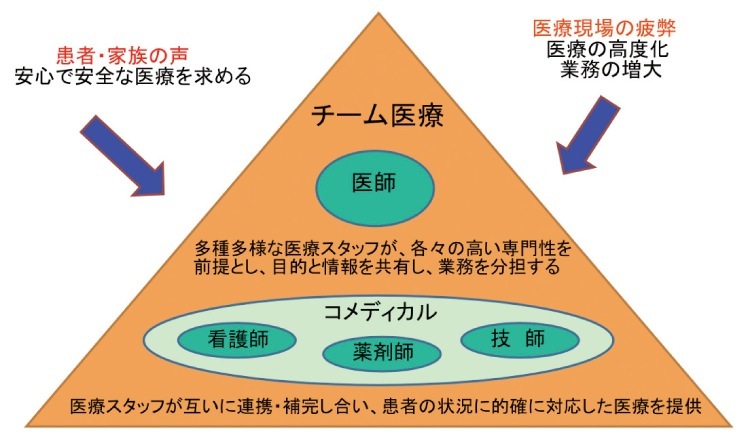
〈図1〉チーム医療の概念図